Is de neoadjuvante bestralingsdosis op de longen in patiënten met een oesophaguscarcinoom geassocieerd met het risico op een postoperatieve pneumonie? Een vergelijking tussen verschillende bestralingstechnieken (3D-CRT, IMRT en VMAT)
A.S. Borggreve, P.S.N. van Rossum, R. van Hillegersberg, J.P. Ruurda, S. Mook
Voorzitter(s): dr. R. Mathijssen, chirurg, UMC Utrecht, Utrecht & dr. T.J. Weijs, AIOS heelkunde, UMC Utrecht, Utrecht
Vrijdag 12 mei 2017
9:50 - 10:00u
in Auditorium
Categorieën: Upper GI, Vrije voordracht
Parallel sessie: V08 - Upper GI
Introductie
Neoadjuvante chemoradiotherapie gevolgd door een oesophagusresectie geldt als de standaard behandeling voor het curabel oesophaguscarcinoom.Afhankelijk van de bestralingstechniek varieert de dosisverdeling in de longen. Een kleiner volume van de longen dat een hoge dosis bestraling krijgt veroorzaakt mogelijk minder schade, waardoor het risico op een postoperatieve pneumonie mogelijk lager is.
Methode
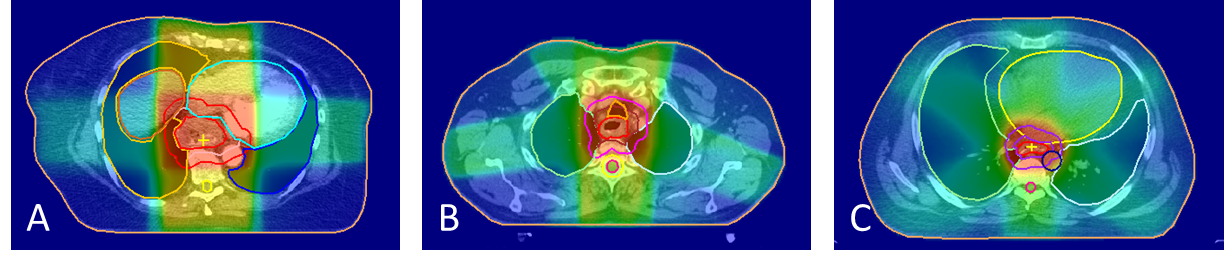
Patiënten met slokdarmkanker die neoadjuvant werden behandeld middels chemoradiotherapie en vervolgens een transthoracale slokdarmresectie ondergingen, werden geïncludeerd in deze studie. Baseline variabelen zoals leeftijd, geslacht, ASA score, comorbiditeit en histopathologie, als ook de uitkomst postoperatieve pneumonie, werden prospectief bijgehouden. Pneumonie werd gedefinieerd volgens de Uniform Pneumonia Score (UPS). Drie bestralingstechnieken met variërende dosisverdelingen op de longen werden met elkaar vergeleken: three-dimensional conformal radiation therapy (3D-CRT), intensity modulated radion therapy (IMRT) en volumetric arc therapy (VMAT) (Figuur 1). Baseline karakteristieken, de bestralingstechniek en het risico op postoperatieve pneumonie werden univariabel vergeleken, alsook middels multivariabele logistische regressie.
Resultaten
In totaal werden 135 patiënten geïncludeerd waarvan 41 patiënten neoadjuvant werden bestraald middels 3D-CRT, 60 middels IMRT en 34 middels VMAT. De drie groepen waren vergelijkbaar wat betreft baseline karakteristieken, met uitzondering van de ASA score (p=.008). De dosisdistributie op de longen verschilde significant tussen de technieken (Tabel 1). In totaal ontwikkelden 41 patiënten een pneumonie (30.4%). In multivariabele logistische regressie analyse was het risico op een postoperatieve pneumonie lager in de IMRT en VMAT groep vergeleken met de 3D-CRT groep (corresponderende OR’s en 95%-BI: 0.30 (0.11–0.82) en 0.31 (0.10–0.99), p=.018 en p=.049).
Conclusie
Het risico op een postoperatieve pneumonie is significant lager wanneer de neoadjuvante bestraling geschiedt middels IMRT of VMAT vergeleken met 3D-CRT. Deze resultaten kunnen in de toekomst bijdragen tot verdere verfijning van de dosisconstraints voor de longen.